循環器内科
概要
当院循環器内科は滋賀県湖南医療圏の循環器疾患における基幹病院として、平成18年病院開設以来「心臓血管・心不全センター」として、心臓の働きが破綻した心不全はもとより、その背景となる虚血性心疾患、高血圧症、心筋症、心臓弁膜症、不整脈疾患、末梢血管疾患診療など、循環器疾患全般について心臓血管外科と共に先進の治療と医療技術で地域医療に貢献しています。日本人の死因の約1/3が心臓血管死であること、75歳以上の高齢者においてはがんよりも心不全による死亡が多いことから「心臓と血管」そして「心不全」を診療の中心にすえて常勤循環器内科医師8名(うち3名が循環器専門医)、非常勤医師1名(循環器専門医)の9名体制で、すべての循環器疾患に対応しております。心臓血管病の予防、診断から、末期病態である心不全に対する国際開発薬による先端治療への取り組み、狭心症、心筋梗塞、心臓弁膜症または下肢動脈閉塞に対するカテーテル治療や不整脈に対する心臓カテーテルアブレーション治療、そして心臓リハビリテーションを促し社会復帰を早期に図る包括的な心臓血管診療をスペシャリストが担うことをモットーとし、患者さんの生活の質の向上や生命予後の改善を目指しています。
診療内容
1.心不全
近年の高齢化社会に伴い心不全症例が増加し続け胃がんの死亡率よりも高い死因となっています。息切れや疲れやすいといったよくある症状が心不全のサインであり、的確な診断と破綻した循環動態を管理し症例に応じた薬物治療を駆使して、ICU管理となる重症例まで幅広く治療にあたっています。またリハビリテーションと連携して心臓リハビリテーションに力をいれており早期離床、社会復帰に貢献しています。
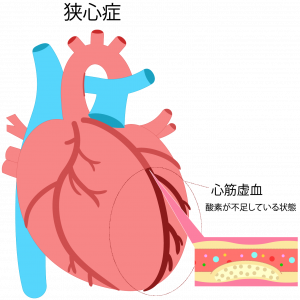
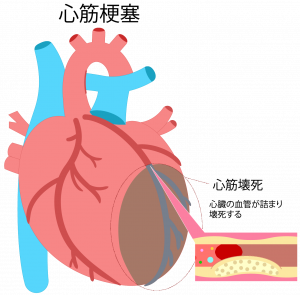
2.虚血性心疾患(狭心症・心筋梗塞)
狭心症・心筋梗塞は、併せて虚血性心疾患と呼ばれますが、癌・脳卒中と並ぶ日本人の三大死因の一つで、食事の西洋化、高齢化社会の到来、メタボリックシンドロームの患者さんの増加などを背景として、患者数は増加の一途です。ただし、近年の医療技術の進歩により、カテーテル治療やバイパス手術にて適切に治療を行えば治し得る病気です。
狭心症は、心臓に血液を送る冠動脈という血管に動脈硬化が生じ、プラーク沈着のため狭くなり血流が障害された結果、胸部圧迫感などの症状が生じる病気です。それが悪化し冠動脈が閉塞してしまうと心筋梗塞となり、命に関わる状態になりかねない病気です。
発症後、早期の死亡率が極めて高い急性心筋梗塞には24時間体制で対応しています。冠動脈ステント留置術、薬剤溶出性バルーン(Drug Coating Balloon)など多様な機器を適切に用いて、症例ごとに心臓血管外科チームによるバイパス外科治療も含めた専門的な治療を提供しています。
胸が締め付けられるような症状をお持ちの方、糖尿病や脂質異常症のような狭心症・心筋梗塞の危険因子をお持ちの方は、早めの精査をお勧めいたします。お気軽に受診ください。
年間約450症例の冠動脈(心臓)カテーテル検査を施行し250症例程度の患者さんがカテーテル治療(冠動脈形成術、ステント留置術)を受けておられます。
虚血性心疾患(狭心症・心筋梗塞)の治療について
- 経皮的冠動脈インターベンション(PCI)
- 冠動脈ステント留置術

通常の冠動脈ステント留置術に加えて、以下の治療も行います。
- 方向性冠動脈粥腫切除術によるステントを使わない治療
- ロータブレーターを用いた高度石灰化病変に対する治療
- 慢性完全閉塞病変に対するカテーテル治療
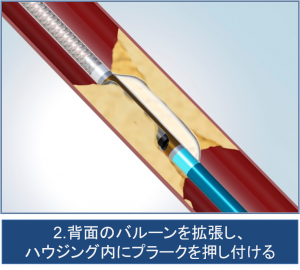
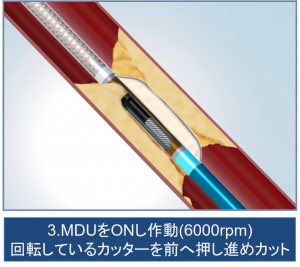
方向性冠動脈粥腫切除術によるステントを使わない治療
Directional Coronary Atherectomy(DCA)
冠動脈のプラーク※をカッターで切除し、内腔を拡大する治療です。従来の金属ステントを使わず、良好な血管拡張が得られます。カッター部分にあるウィンドウをプラークに押し当て、高速回転するカッターでプラーク削り取っていきます。その削ったプラークは左側のスペースに収納され、カテーテルと共に体外へ回収する構造となっています。
※粥腫(じゅくしゅ):血管の内膜面にコレステロールが沈着して塊となっている状態です。お粥のような柔らかい塊になるので、粥腫とよばれます。プラーク、アテロームなどともよばれます。

治療方法
 ➡
➡ ➡
➡ ➡
➡ ➡
➡
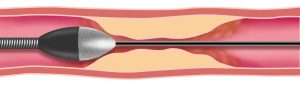
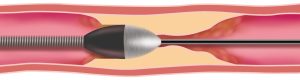
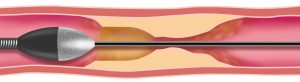
ロータブレーターを用いた高度石灰化病変に対する治療
Rotational Coronary Atherectomy(ロータブレーター)
先端にダイヤモンドがついたバーを高速回転させることにより、通常のバルーンでは拡張困難な高度石灰化病変を破砕して、血管の拡張を行います。
 ➡
➡ ➡
➡
慢性完全閉塞病変に対するカテーテル治療
カテーテル治療はバルーン、ステントなどにて拡張を行う前に、ガイドワイヤーと呼ばれる針金で病変を通り越して通過させる必要があります。しかし、動脈が完全に閉塞し時間が経過した慢性完全閉塞病変ではガイドワイヤーを通過させるのが難しい場合があります。その際には、血管内超音波を駆使したり、側副血行路を介した逆行性のアプローチが有効です。
狭心症外来
当院の狭心症外来では、狭心症・心筋梗塞の患者さんに先進のデバイスと高度な技術で、先進的な治療をご提供いたします。
月曜午前・水曜午後
担当医:循環器内科 岡田正治 (心臓・下肢動脈に対し3000例以上のカテーテル治療経験あり)
詳細は外来担当医表をご確認ください。

↑広報誌あおばなvol.52掲載(クリックすると大きく表示されます)
メディア掲載情報
3.心臓弁膜症、心筋疾患
心臓弁膜症、および心筋疾患では従来からの僧房弁狭窄にたいするPTMC(経皮的僧房弁交連切開術)に加えて重度の大動脈弁狭窄に対するブリッジ治療としてPTAV(経皮的大動脈弁形成術)を開始しております。高齢の大動脈弁狭窄患者に対しても低侵襲で行えるため、手術療法やTAVI治療の適応となりにくい症例でも手術可能であり、注目される治療です。閉塞性肥大型心筋症に対するPTSMA(経皮的中隔心筋焼灼術)でも実績を重ねております。もちろん、外科的手術療法が必要な症例に対しては、当院心臓血管外科と緊密に連携しチーム医療で診療にあたっております。
4.不整脈
平成25年度に不整脈外来開設を行い、不整脈に対するカテーテル治療は発作性上室性頻拍の頻拍症からスタートしました。平成26年度からは、脳卒中の原因となる心房細動に対するカテーテルアブレーション(肺静脈隔離術:PV isolation)を開始しております。現在不整脈診療チーム全体の技術向上により心房細動を安定的に治療していくことが可能となっております。年間50症例程度の患者さんが治療を受けておられます。
心房細動の治療ついて
詳しくはこちら
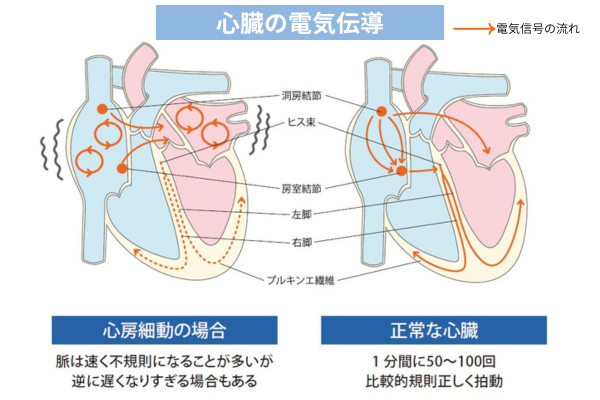
心房細動について
通常、私たちの心臓は1分間に50~100回、比較的正しくうっていますが、正常でないうち方をしている脈を「不整脈」と言います。
不整脈では、拍動が不規則になったり、ずいぶん遅くなったりすることがあります。また、規則正しく、速すぎもせず遅すぎもしない不整脈もあります。
心房細動は治療が必要な不整脈のひとつであり、年齢が進むにつれ多く見られるようになります。心房細動は、はじめ短い発作として現れ、発作を繰り返しながら頻度と持続時間が増え、最終的には心房細動の状態で固定してしまい、正常な脈に戻らなくなります。これは数年から十数年、あるいはもっと長い時間をかけて移行すると言われます。乱れた速い脈を非常に不快に感じる人もいれば、全く自覚のない人もおり、症状は様々ですが、症状があると日常生活の妨げになることは間違いありません。
心房細動の合併症
心臓のポンプの働きが足りないことを「心不全」と言いますが、心房細動が原因で心不全を引き起こすことがあります。どれくらいの時間、心房細動が続くと、心臓のポンプ機能に影響が出てくるのかは人によって様々であり、今大丈夫だからと言って将来的に心不全にならないとは言えません。もうひとつの問題が心房細動による「脳梗塞」で、全ての脳梗塞の20~30%を占めています。しかも、重度の後遺症が残る脳梗塞を起こしやすいとされています。また、心房細動の人は認知症および認知機能低下のリスクが高いことも分かっています。
心房細動の治療
あまりに脈が速すぎるため血圧が下がってしまうような場合には、まず血圧を安定させるため、注射や点滴で脈を遅くする治療を行います。場合によっては電気ショックが必要なこともあります。次に脳梗塞を予防するため、抗凝固薬(いわゆる“血をサラサラにする薬”)をのみます。ただし抗凝固薬には出血の危険性があるので、その危険性が高い場合はのまないこともあります。
カテーテルアブレーション(経皮的カテーテル心筋焼灼術)とは
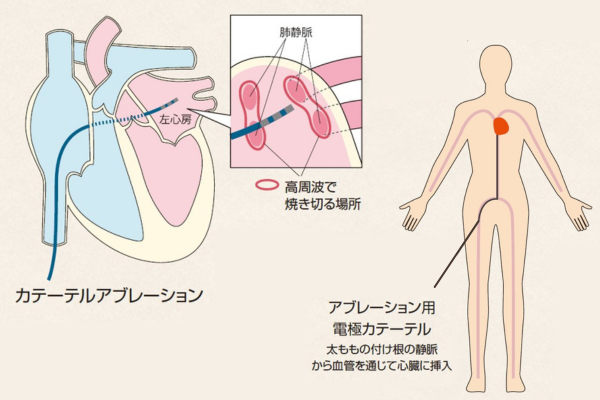
不整脈のカテーテル治療を「アブレーション」と言います。心房細動のアブレーションでは、足の付け根や首、肩の血管内に細い管(カテーテル)を挿入し、心電図を見ながら、心房細動の原因となっている部位や、心房細動を持続させる要因となる部位を焼灼(しょうしゃく)します。この際、当院ではレントゲンによる投透視と併せ、3Dマッピングシステムを用いた三次元イメージ下に治療を行っています。
 3Dマッピングシステムで治療部位を正確に確認
3Dマッピングシステムで治療部位を正確に確認 モニターで心電図を確認する様子
モニターで心電図を確認する様子薬による治療しかなかった頃は、正常な脈を維持する治療を行っていも、心不全や脳梗塞が減ることはありませんでしたが、アブレーションによる治療で心不全や脳梗塞のリスクを低下させる効果が分かってきています。
患者さんの状態に合わせた治療法をご提案いたします
当院では、正常な脈を維持できると期待できる可能性がある方には、身体への負担が少ないアブレーション治療を積極的に提案しています。一方で、正常な脈に戻すことが難しい場合には、脈の速さや血栓リスクをコントロールし症状を軽減するとともに、今後の心臓のポンプ機能低下をできるだけ防ぐ治療を行っています。お気軽にご相談ください。
5.肺高血圧症
詳しくはこちら
こんな症状はありませんか?
- 軽い動作をしたときに息切れがする
- 疲労感や倦怠感がある
- 呼吸困難になりやすい
- たちくらみ、めまいが起こる
- 顔や足などにむくみが生じる
それ、もしかしたら肺高血圧症かもしれません!
肺高血圧症ってどんな病気?
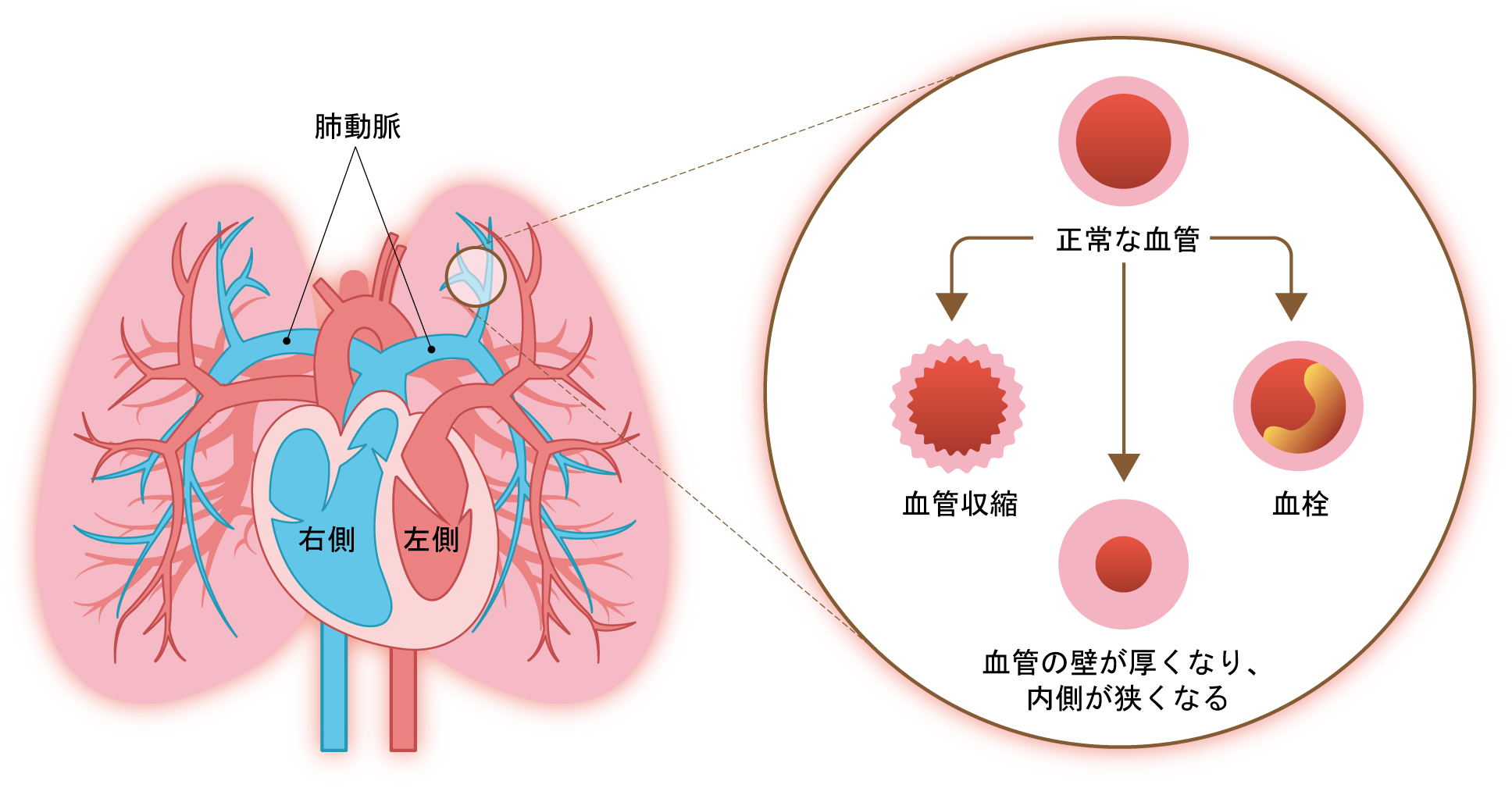
肺高血圧症は心臓から肺に血液を送る肺動脈という血管が何らかの原因で狭くなって、血液が流れにくくなり、肺動脈の血圧が高くなる状態が続く病気です。肺動脈の血圧が高い状態が続くと、肺に血液を送る心臓の右側に負荷がかかり、拡がったままで元に戻らなくなります。さらに病気が進行すると心臓の右側の機能が低下し、全身の血液の流れに障害がでてきます。この病気は診断と治療が難しく、国から一部が難病に指定されています。以前は根治するためには「肺移植」しかありませんでしたが、最近では新薬の開発が進み、内科治療による延命の可能性が出てきました。
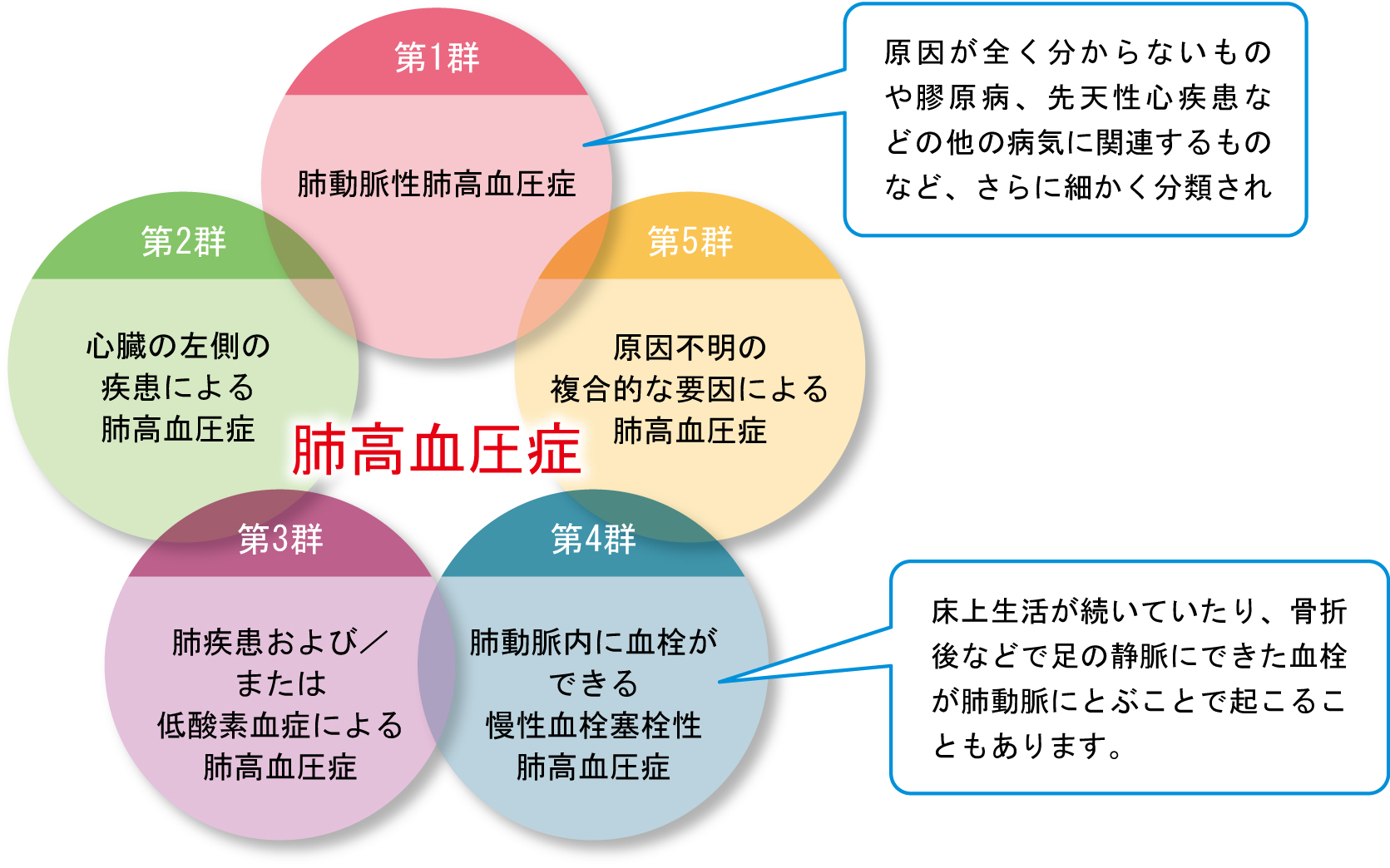
肺高血圧症の種類
肺高血圧症には原因によって5つに分類されています。
どんな症状がでるの?
肺高血圧症は病気の進行とともに症状が現れます。
自覚症状として多いのが動いたときの息切れ、疲労感や倦怠感、顔・足のむくみなどです。病気が進行して心臓の機能が低下すると、呼吸困難やたちくらみ、失神を起こしたりするようになります。

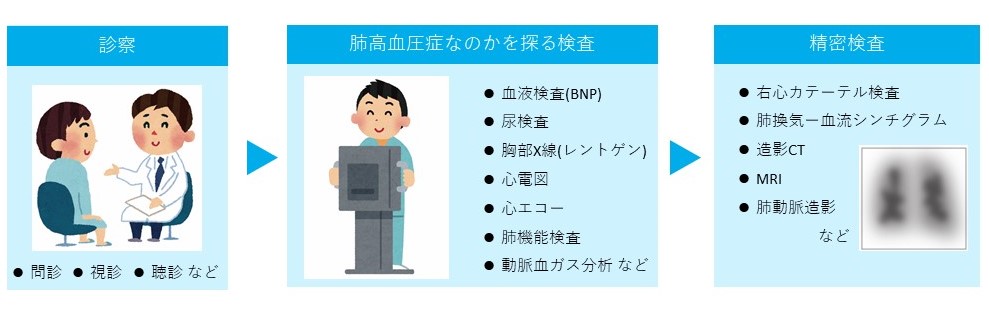
肺高血圧症の診断
肺高血圧症と診断されるまでには、いくつかの検査が行われます。
また、診断された後も、どのような治療を行うかを決定したり、経過を確認するため、同様の検査を繰り返し行うことがあります。
肺高血圧症の治療
肺高血圧症と診断された患者さんは、症状を悪化させないよう過度の運動や労作を避け、風邪などの感染症予防や避妊など、日常生活にも注意を払いながら治療を行います。
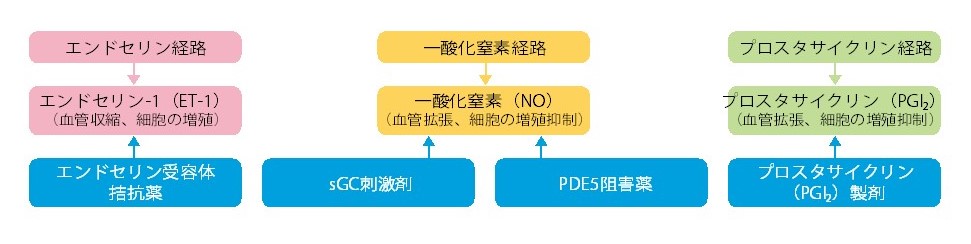
治療は肺の血管を拡げる肺高血圧症治療薬による治療を行います。最大3種類の薬を併用することもあります。また、病気に伴って現れる症状を予防、軽減するための治療があります。
薬物療法で効果が現れない場合は肺移植を行います。
公費負担
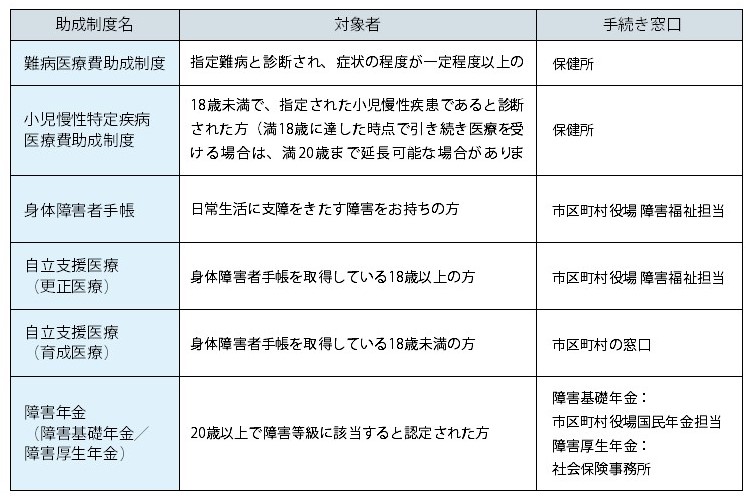
肺高血圧症は厚生労働省により難病や小児慢性特定疾病の指定を受けていますので、さまざまな医療費助成制度が適応されます。どの制度が適応されるかは、疾患の種類や障害の度合いによって異なりますので、主治医やソーシャルワーカ-にご相談ください。
〈主な助成制度〉
6.閉塞性動脈硬化症
糖尿病患者さんの増加に伴い患者数が増加している末梢血管病変において、特に下肢閉塞性動脈硬化症の治療に注力しています。下肢の壊死を伴うような重症下肢虚血に高い効果があり、下肢切断を回避できる場合も多くあります。心臓血管外科やフットケアチームと連携しながらカテーテル治療を行っており、年間50症例程度の患者さんが治療を受けておられます。
末梢動脈疾患(PAD)
詳しくはこちら
こんな症状はありませんか?

足が痛い
- 歩くと痛むが、休むと落ち着く。
- 休んでいても足が痛む。
- 痛くて夜眠れないことがある。

足が冷たい
- 右足と左足の温かさが違う。
- 運動をしたあとに冷たく感じることがある。

足の色が悪い
- 足の色が変わってきた
- 足にジクジクした傷ができてなかなか治らない

足がしびれる
- じんじん、ちくちく、ぴりぴりした感じがする。
- 足が重い感じがする。
チェックリスト
□足がしびれる、冷たい
□足の色が悪い(赤紫、白、青紫)
□左右の足の色が違う
□歩くとふくらはぎが痛くなり、休むと10分くらいで痛みが消える
□上り坂や階段で、ふくらはぎが痛くなる
□寝ている時でも足が刺すように痛い
□足・指の小さな傷でも治りにくい
□足の指が黒く壊死している
□足に潰瘍ができてなかなかなおらない
□足の血管の病気になりやすい人
(糖尿病、高血圧、たばこを吸っている、透析をしている、コレステロールが高い)
1.閉塞性動脈硬化症って、どんな病気?

足の血流が悪くなる病気です。
閉塞性動脈硬化症とは、足の血流が悪くなる病気です。動脈硬化などによって足の動脈が狭くなったり詰まったりすると、足に十分な血液が送ってあげられなくなります。そうすると足が冷たくなったり痺れたりしますし、さらに悪くなると足が腐ってしまうこともあります。欧米では、たくさんの人が足の血管の病気のために足を切断しています。肉食が多くなったためか、最近は日本でも大きな問題となってきました。2.足の血管の病気はがんより怖い
 足の血管に動脈硬化がある人は、全身の血管に動脈硬化が進んできている可能性がとても高いのです。
足の血管に動脈硬化がある人は、全身の血管に動脈硬化が進んできている可能性がとても高いのです。
足の血管の病気があると、大腸がんなどのがんの患者さんよりも寿命が短くなることがわかっています。心臓や頭の血管に動脈硬化がある場合は、心筋梗塞や脳梗塞のリスクが段違いに高まります。足の動脈と一緒に心臓や脳血管もチェックして治療することで、このような恐ろしい病気の予防もすることができます。


3.どんな症状がでるの?

冷感
左右どちらかの足に冷感を伴うことがあります。
歩くと、痛む
歩行していると足のふくらはぎのあたりが痛くなり、歩けなくなりますが、 しばらく休憩すると痛みはとれて、歩行可能になります(間欠性跛行)。 痛みのほかに、疲労、つる、痙攣などの症状も見られます。
疼痛
安静にしていても足が痛み、とくに横になったり、足を上げると痛みます。
傷が治らない
足の指先や指の間、かかとなどにできた傷が、なかなか治らないことがあります。
特に皮膚の色が紫色や黒っぽくなっていると要注意です。
4.かんたんな検査で診断ができます
 簡単な検査で早期発見が可能です。最初にABI検査を行います。手と足の血圧を同時に測る機械で、痛みや危険もなく10分ほどで検査が終了します。この検査で異常があれば、どの部位の血管が悪いのかを調べていきます。これも外来で検査ができます。一番はっきりわかるのがCT検査や超音波検査です。造影剤という薬を点滴しながらCT検査をすると、血管がはっきりと撮影できます。腎臓が悪いと造影剤を使えませんので、そういう方の場合にはMRI検査をします。もう一つ大切なのは心臓や脳の血管の動脈硬化を調べることです。足の血管の病気の患者さんは、心筋梗塞や脳梗塞で命を落とすことが多いからです。CT検査やMRI検査で、外来でかんたんに検査することができます。
簡単な検査で早期発見が可能です。最初にABI検査を行います。手と足の血圧を同時に測る機械で、痛みや危険もなく10分ほどで検査が終了します。この検査で異常があれば、どの部位の血管が悪いのかを調べていきます。これも外来で検査ができます。一番はっきりわかるのがCT検査や超音波検査です。造影剤という薬を点滴しながらCT検査をすると、血管がはっきりと撮影できます。腎臓が悪いと造影剤を使えませんので、そういう方の場合にはMRI検査をします。もう一つ大切なのは心臓や脳の血管の動脈硬化を調べることです。足の血管の病気の患者さんは、心筋梗塞や脳梗塞で命を落とすことが多いからです。CT検査やMRI検査で、外来でかんたんに検査することができます。5.治療について
飲み薬で治療を開始します。禁煙も大切です。これで症状が取れない時には、さらにいろいろな治療方法があります。
最近は治療が進歩して、足の血管を直接治療することができるようになりました。動脈硬化で血管が狭くなったり詰まったりすることが原因なので、動脈の狭いところを拡げてあげれば、症状は劇的に良くなります。以前なら足の切断が必要だったような重症の患者さんでも、切らなくてすむようになってきました。
血管を拡げる治療は局所麻酔で行います。足の付け根や手から注射し、カテーテルという管を使って治療します。2泊3日程度の入院で、治療時間は1、2時間で終わります。

6.高気圧酸素療法と脊髄刺激療法
カテーテル治療やバイパス手術が難しい場合でも、高気圧酸素療法や脊髄刺激療法(SCS)が可能です。 高気圧酸素療法とは、高濃度の酸素を吸入する治療です。特殊な治療装置が必要です。 脊髄刺激療法は背中にマッチ箱くらいの大きさの機械を植え込んで脊髄を電気刺激することで、血流を良くし痛みをとる治療です。 この治療を行っている病院は少なく、近畿では数施設しかありません。


高気圧酸素療法 SCS(脊髄刺激療法)
7.足のケアが大切

-
あしを清潔にすること
石鹸でていねいに洗い、指の間もきれいにしましょう。
-
あしを温かくあたためましょう
もめんのくつ下をはいて冷たくならないよう気をつけましょう。
お風呂も効果的。
※カイロなどはおすすめできません。 -
けがは禁物
いったん傷ができるとなかなか治りません。
ばい菌がはいると重症化することがあります。
深づめに注意! -
自分の足にあった靴えらび
サイズがあっていないと、血流がさらに悪くなります

7.下肢静脈瘤
詳しくはこちら
下肢静脈瘤とは
下肢静脈瘤(かしじょうみゃくりゅう)は足の血管がぼこぼことコブの様に浮き出る病気です。進行してくるとむくみ、痛み、こむら返り、皮膚潰瘍などを引き起こします。日本人では15歳以上の男女の43%に静脈瘤が認められたとの報告もあり、患者数は1000万人以上と推定されています。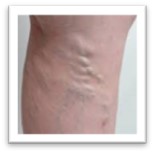
下肢静脈瘤は命に係わる病気ではありませんが、自然に治ることはありません。軽症の場合は弾性ストッキングによる保存加療で症状を和らげることができますが、重症の場合はカテーテルを用いた血管内治療が必要となります。
下肢静脈瘤は血管外科の病気です。
下肢静脈瘤になりやすい人
・立ち仕事従事者
狭い場所であまり動かず、立ったままだと静脈に負担がかかります。
特に美容師や調理師さんは注意が必要です。
・女性
約7対3で女性が多い病気ですが、男性にも見られます。
出産経験のある成人女性の2人に1人が発症するというデータもあります。
・40歳以上
高齢の方では運動量が減り筋肉のポンプ作用が少なくなります。
・遺伝
血管の強度には個人差があり、固さは遺伝する傾向にあります。
下肢静脈瘤の検査
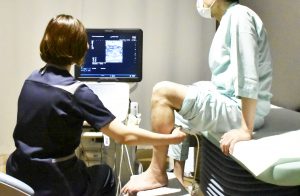
下肢静脈エコー検査を行います。
60分程度の痛みのない検査です。ふくらはぎ、ふとももの内側から足の付け根までを調べます。通常の診察・検査はすべて保険適用となります。
下肢静脈瘤の治療
グルー治療(血管内塞栓術)
当院では令和2年6月からグルー治療を行っています。
グルー治療は医療用接着材を静脈内に注入して塞ぐ治療法で、令和元年12月から保険適応になりました。従来の血管内焼灼術では焼灼に伴う熱傷や神経障害が発生する可能性がありましたが、グルー治療ではそれらの危険性はありません。従来の血管内焼灼術と比較して術中・術後の疼痛も少なく、術後に弾性ストッキングを着用する必要もありません。
手術時間は30~60分程度です。
治療は日帰りもしくは1泊で行うことができます。
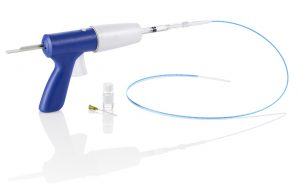
接着材を注入して血管を閉塞する治療デバイス
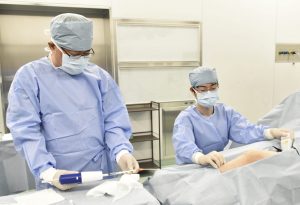
血管内塞栓術の様子
日常生活で気をつけること
・長時間の立ったままの姿勢は避け適度な運動をしましょう。
できるだけ長期間立ったままの姿勢は避け、時折休憩したり、歩きましょう。歩くことで筋肉のポンプ作用で血液が心臓に戻りやすくなります。
・下肢を挙上しましょう。
休憩する時は下肢をあげるようにしたり、寝るときに下肢を少し上げて寝るようにしましょう。
・バランスのとれた食事をとりましょう。
塩分や油分の多い食事は避けることで、血流改善や血管への負担軽減になります。
・締め付けの強い下着の着用は避けましょう。
下着の締め付けにより、下半身の血行が悪くなり下肢静脈瘤を悪化させます。
診療科について
下肢静脈瘤は血管外科の病気です。不安や苦痛がある方は、まず心臓血管外科外来を受診ください。外来表はこちらをご覧ください。
診療実績
| 2021年度 | 2022年度 | 2023年度 | 2024年度 | |
|---|---|---|---|---|
| 冠動脈造影検査 | 506 | 600 | 632 | 660 |
| 経皮的冠動脈形成術 | 319 | 398 | 406 | 417 |
| 末梢血管インターベンション | 120 | 75 | 153 | 247 |
| ペースメーカー移植術 | 32 | 33 | 30 | 41 |
| ペースメーカー交換術 | 10 | 16 | 13 | 5 |
| アブレーション | 57 | 67 |
59 |
69 |
スタッフ

| 名前(フリガナ) | 岡田 正治(オカダ マサハル) |
|---|---|
| 役職 | 心臓血管・心不全センター センター長 |
| 専門分野 | 冠動脈カテ―テル治療 |
| 学会専門医・認定医 |
日本内科学会総合内科専門医 |

| 名前(フリガナ) | 八木 崇文(ヤギ タカフミ) |
|---|---|
| 役職 | 部長 |
| 専門分野 | カテーテル治療 |
| 学会専門医・認定医 | 日本心血管インターベンション治療学会指導医 |
| 名前(フリガナ) | 松本 武洋(マツモト タケヒロ) |
|---|---|
| 役職 | 副部長 |
| 専門分野 | 心不全 |
| 学会専門医・認定医 | 日本内科学会 日本循環器学会 日本心不全学会会員 |
| 名前(フリガナ) | 岸森 健文(キシモリ タケフミ) |
|---|---|
| 役職 |
医長 |
| 専門分野 | 心不全 冠動脈カテーテル治療 循環器救急(Mobile CCU) |
| 学会専門医・認定医 |
日本内科学会認定内科医 |
| 名前(フリガナ) | 岩﨑 義弘(イワサキ ヨシヒロ) |
|---|---|
| 役職 | 医長 |
| 専門分野 | 下肢血管内治療 |
| 学会専門医・認定医 | 日本内科学会認定内科医 日本循環器学会認定循環器専門医 日本心血管インターベンション治療学会認定医 |
| 名前(フリガナ) | 小池 淳平(コイケ ジュンペイ) |
|---|---|
| 役職 | 医長 |
| 専門分野 | 循環器内科 |
| 学会専門医・認定医 | 日本循環器学会循環器専門医 日本心血管インターベンション治療学会認定医・専門医 日本内科学会認定内科医 |
| 名前(フリガナ) | 山地 亮輔(ヤマジ リョウスケ) |
|---|---|
| 役職 | 医員 |
| 専門分野 | 循環器内科 |
| 学会専門医・認定医 | 日本内科学会内科専門医 緩和ケア研修修了 |
| 名前(フリガナ) | 谷 陽良(タニ アキラ) |
|---|---|
| 役職 | 専攻医 |
| 専門分野 | 循環器内科 |
| 学会専門医・認定医 |
| 名前(フリガナ) | 八尾 武憲(ヤオ タケノリ) |
|---|---|
| 役職 | 非常勤 (大阪経済大学 人間科学部 教授) |
| 専門分野 | 不整脈(カテーテル治療、デバイス手術) |
| 学会専門医・認定医 | 日本内科学会総合内科専門医 日本循環器学会循環器専門医 日本不整脈心電学会認定不整脈専門医 |
外来担当表
| 5エリア | 月 | 火 | 水 | 木 | 金 | |
|---|---|---|---|---|---|---|
| 午前 | 2診 | 岡田 | 八尾 <不整脈> |
|||
| 3診 | 八木 | 松本 |
岩﨑 |
松本 | 山地 | |
| 4診 |
岸森 |
八木 |
岸森 |
小池 |
小池 | |
| 7診 | 林 |
谷 |
||||
| 午後 | 2診 | 岡田 <狭心症外来> |
||||
| 3診 | 岩﨑 <下肢救済外来> |
ペースメーカー外来 (第1・3週予約のみ) 3・5・6・7診 |
||||
| 4診 | 岸森 |
|||||
| 7診 | 下肢救済外来 (インソール・靴) |
|||||
先頭に戻る





