呼吸器外科
概要
胸部悪性疾患(原発性肺がん、転移性肺腫瘍など)に対する治療から、QOL改善目的の手術(手掌多汗症、漏斗胸など)まで、幅広い診療を提供しています。
当科では肺がんを中心に、呼吸器に発生した病気の診断・治療を専門的に行っています。今後高齢化社会が進んでいくに従い、肺がんなどの呼吸器疾患がますます増加していくことが予想されます。
また自然気胸(肺が縮んでしまう病気)や手掌多汗症(手に大量の汗をかく病気)など、若年者が手術治療を受ける機会も増加しています。
当科では、体力の低下した患者さんに対する低侵襲治療(体への負担が少ない治療)や整容性(創部の綺麗さ)を加味した手術方法など、患者さんに寄り添った治療法を常に追及しております。
「胸に影がある」と言われたら、ぜひ私たちの外来を受診してください。
病状や体力にあった最善の治療方法をわかりやすくご説明させていただきます。わからないことがあればご遠慮なくお尋ねください。
「高度で最善の医療」を提供し、地域の皆さんに貢献できるよう、誠心誠意努めてまいります。
対応疾患
- 肺がん(はいがん)
- 悪性胸膜中皮腫(あくせいきょうまくちゅうひしゅ)
- 転移性肺腫瘍(てんいせいはいしゅよう)
- 自然気胸(しぜんききょう)、続発性気胸(ぞくはつせいききょう)
- 手掌多汗症(しゅしょうたかんしょう)
- 縦隔腫瘍(じゅうかくしゅよう)
- 胸膜炎(きょうまくえん)
- 膿胸(のうきょう)
対応がん
- 肺がん
- 胸腺がん
- 悪性胸膜中皮腫
肺がん
「がん」とは
人のからだは、「細胞」という小さな単位が60兆個も集まってできており、一定のルールに基づいて分裂・増殖を繰り返して新しくなっていきます。細胞分裂のルールを決める遺伝子に、様々な発がん性物質や紫外線などの何らかの原因によって傷がつくと、細胞の異常増殖が始まって「がん」になると言われています。がんは無制限に「増殖」し、周囲臓器に「浸潤」し、遠隔臓器に「転移」する特徴があります。
肺にできたがんを「肺がん」といいます。
症状がでる前に発見しましょう。
肺がんの症状は、咳、血痰、息切れ、胸痛など、一般的な呼吸器疾患に見られる症状が多く、他臓器への転移があれば頭痛や麻痺(脳転移)、痛み(骨転移)などの症状が出現します。早期の肺がんでは症状が出ないことが多く、症状があるときにはすでに進行肺がんの可能性があります。
健診のレントゲンや胸部CTで、症状が出る前に発見する必要があります。
検査の種類
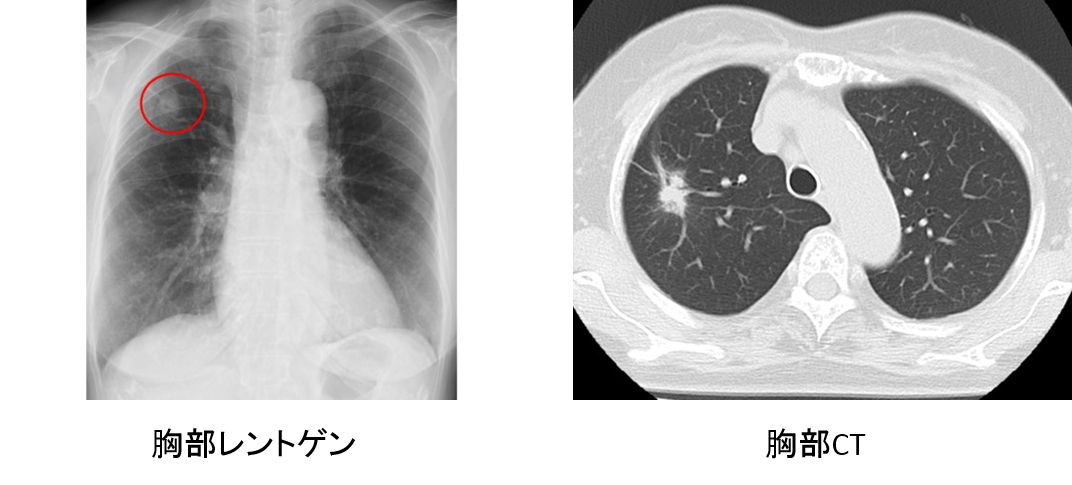
画像検査で肺がんが疑われた場合、組織や細胞を採取し、診断を確定します。
気管支鏡検査
 口から細いカメラを気道に挿入し、CT上、陰影のある場所から組織を採取します。
口から細いカメラを気道に挿入し、CT上、陰影のある場所から組織を採取します。
喉の奥に局所麻酔を行い、検査を行います。
15分程度で終了します。
合併症には気胸や出血、発熱などがあります。
CTガイド下肺生検
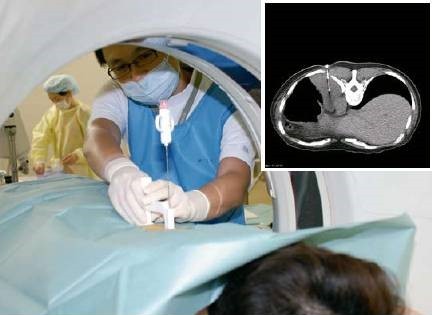 CTで位置を確認しながら、局所麻酔で腫瘍に針を刺し、組織を採取します。 20-30分程度で終了します。 合併症は気胸や出血、空気塞栓などがあります。
CTで位置を確認しながら、局所麻酔で腫瘍に針を刺し、組織を採取します。 20-30分程度で終了します。 合併症は気胸や出血、空気塞栓などがあります。
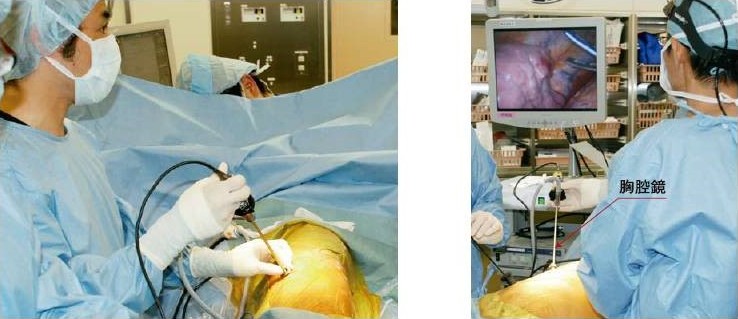
胸腔鏡検査
局所麻酔で胸腔内(肺が入っている胸のスペース)にカメラを挿入し、病変を見つけて、組織を採取します。 20-30分程度で終了します。 合併症として気胸や出血があります。
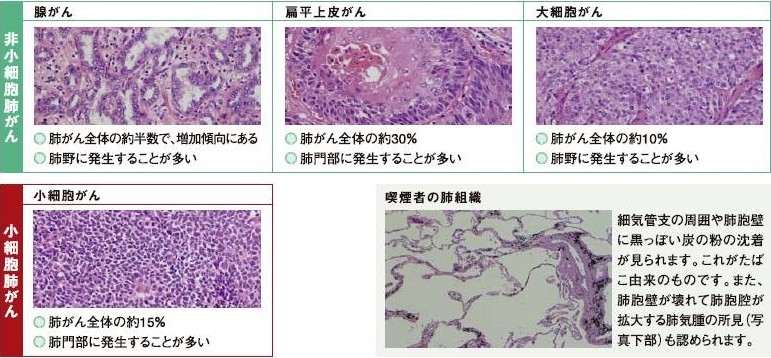
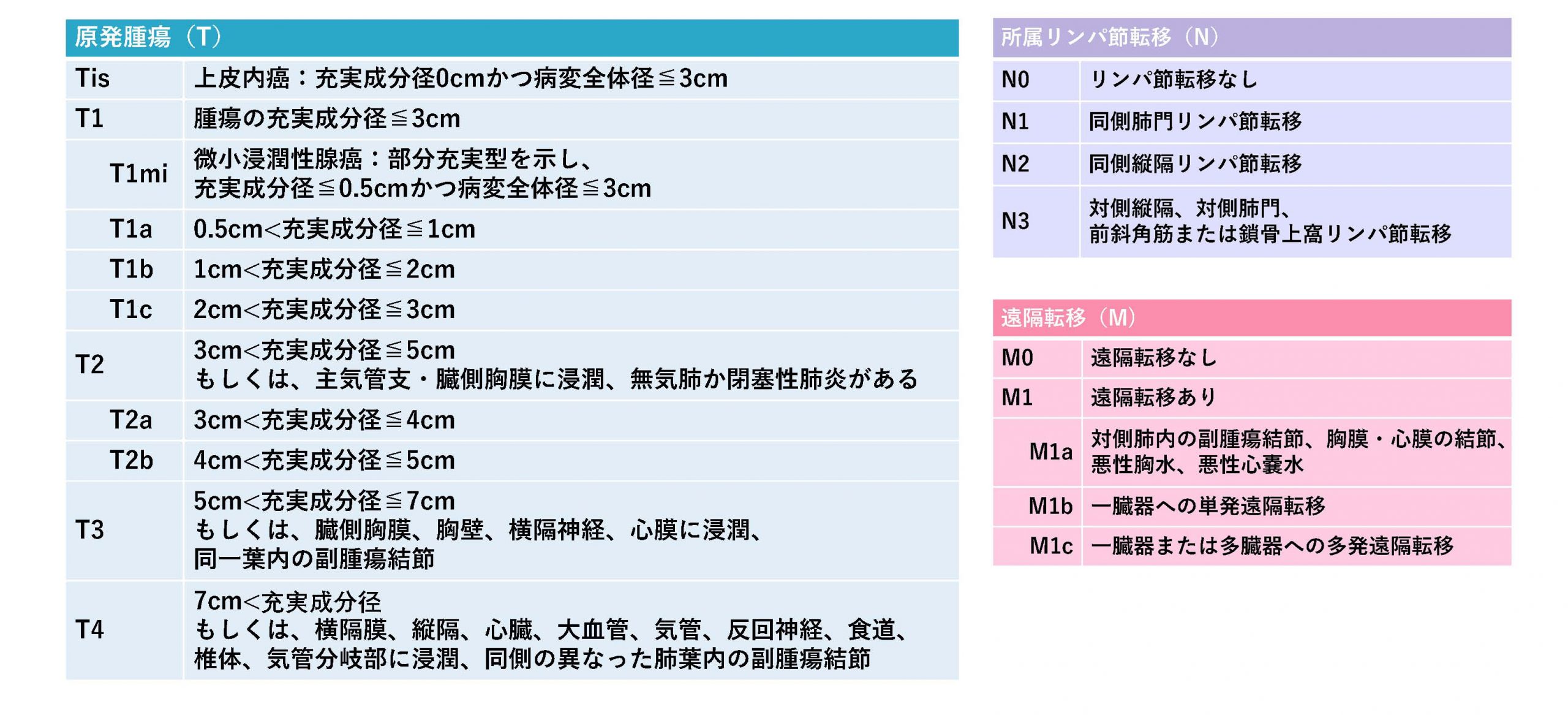
4つの「組織」に分けられる肺がん
肺がんは、発生する部位(組織)によって、主に腺がん、扁平上皮がん、大細胞がん、小細胞がんに分類されます。
腺がん・扁平上皮がん・大細胞がんをまとめて非小細胞肺がんといいます。
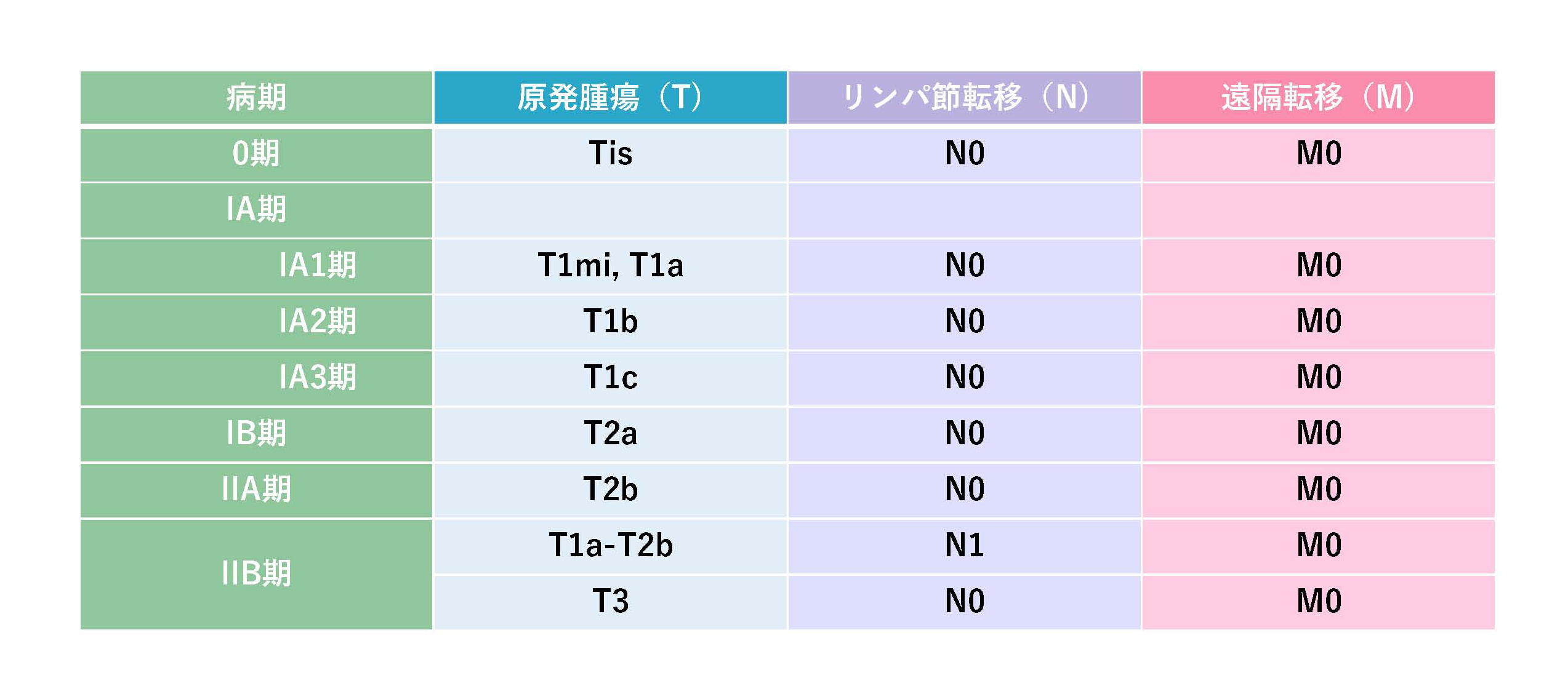
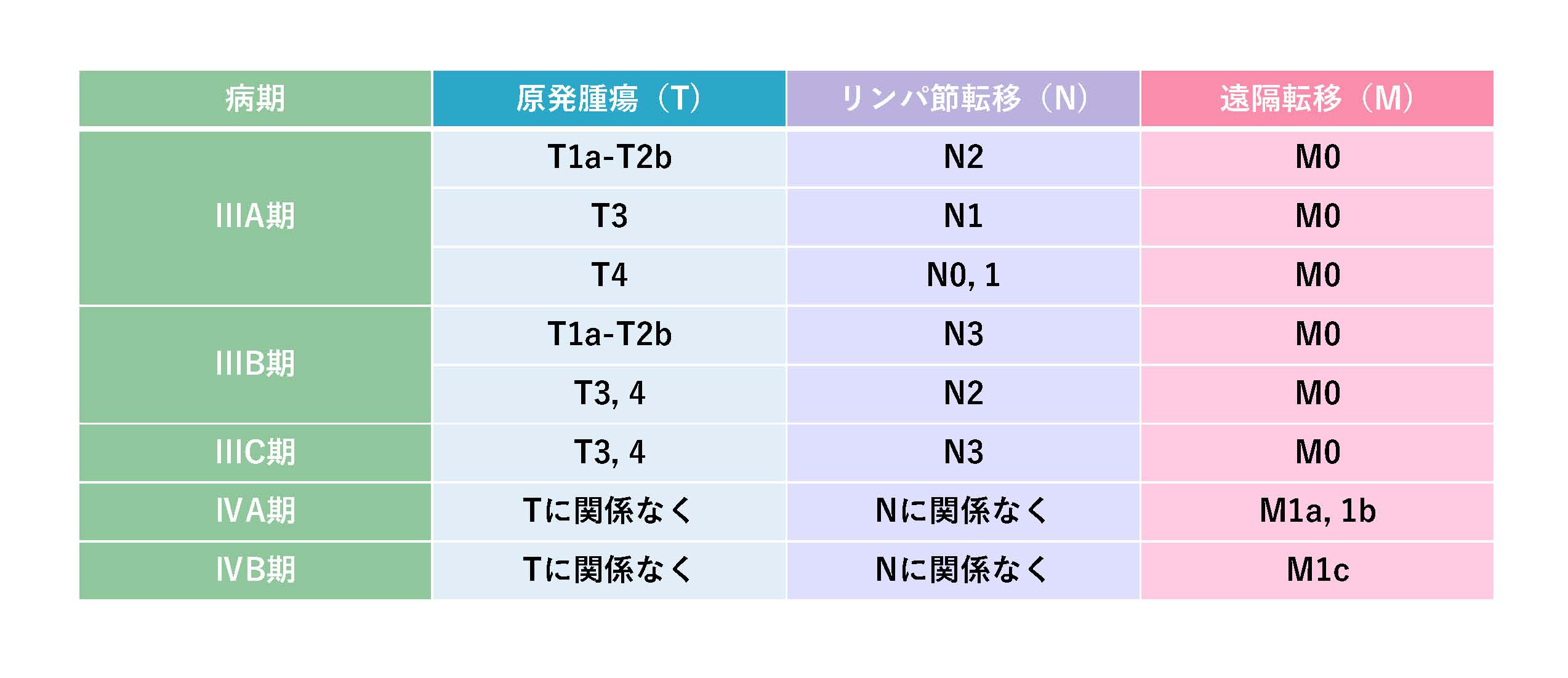
さらに「ステージ」分類
肺がんの進行具合により7つのステージに分類します。
「組織」と「ステージ」の組み合わせによって 治療法は異なります。
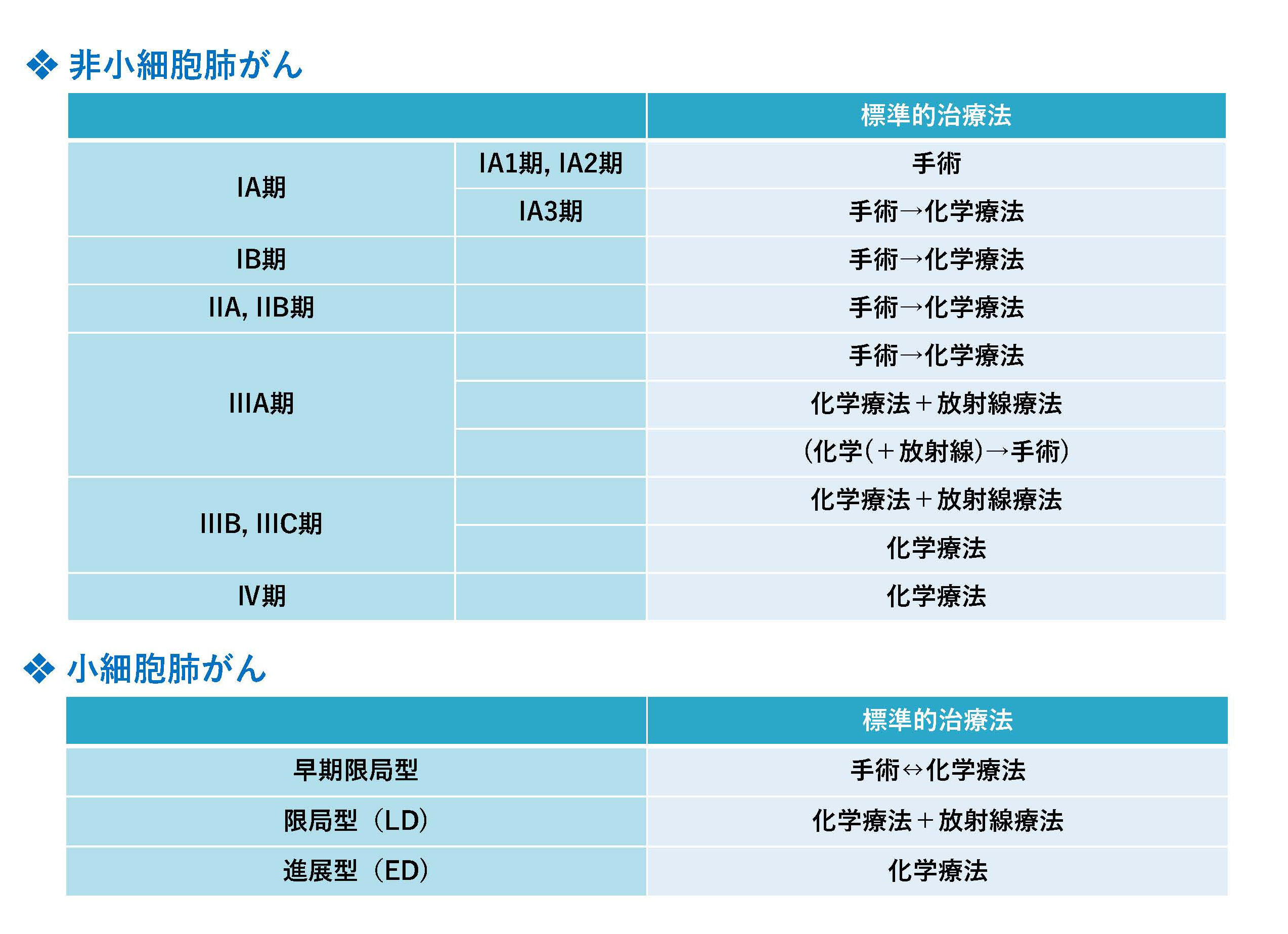
肺がんの「完治」のためには、手術が最も有効な治療法です。
3B期や4期でも、場合によっては手術を行うこともあります。
詳しくは外来で説明させていただきます。
肺がんの手術は大変?
肺がんの手術は「肺葉切除+リンパ節郭清」が標準術式です。例えば右肺下葉に肺がんがある場合、右肺下葉と転移の可能性がある周囲のリンパ節を切除します。肺がんの広がりや患者さんの全身状態によっては、さらに大きく切除したり、小さく切除したりすることもあります。
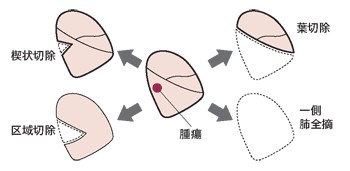
手術は全身麻酔で行います。
肺がんの手術は一般的に、皮膚を15cm~20cmと大きく切開し、肋骨の間を器械で開いて行うもの(標準開胸)が主流でした。しかし最近は4-6cmの傷1か所と1-2cmの傷2か所で、カメラを挿入しテレビモニターで胸腔内を観察しながら行う胸腔鏡下手術が多く行われるようになってきました。
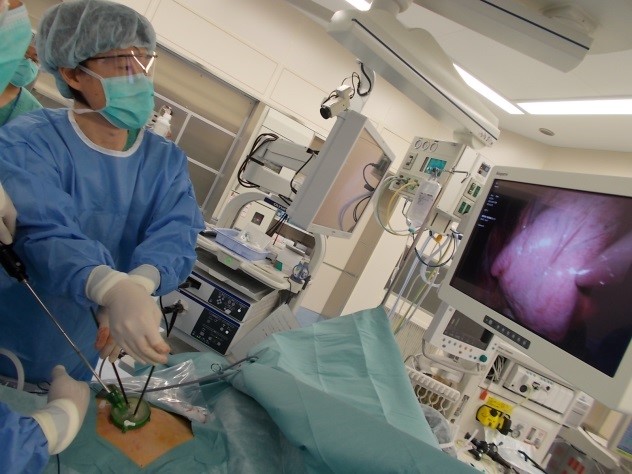 当院でも胸腔鏡下手術を導入しています。傷の痛みが最小限で体への負担も少ないため、手術翌日から歩行や食事も可能で、術後1週間以内での退院も可能です。
当院でも胸腔鏡下手術を導入しています。傷の痛みが最小限で体への負担も少ないため、手術翌日から歩行や食事も可能で、術後1週間以内での退院も可能です。
ひとつの肺葉を切除した場合、肺活量が手術前の8割程度まで減少しますが、半年たつと、9割程度まで回復します。
抗がん剤治療とは
抗がん剤治療は、飲み薬や注射で投与された抗がん剤が血液の中に入り、血流にのって全身を巡り、全身に拡がったがん細胞に効果を発揮する全身治療です。残念ながら現時点では抗がん剤治療だけでは肺がんを治癒させることはできません。しかし肺がんを縮小させる、進行を遅らせる、肺がんによって起こる症状を和らげるなどの効果や、延命効果が期待されます。
抗がん剤はがん細胞だけでなく、正常な細胞に対しても作用します。抗がん剤の投与量を増やすとがん細胞に対する効果は増強しますが、正常細胞への有害な反応(副作用)も強くなります。副作用としては血球減少(白血球、血小板、赤血球)、消化器症状(食欲不振、嘔気、便秘、下痢)、臓器障害、アレルギー等多岐にわたります。そのため抗がん剤の投与量や投与スケジュールは、厳密に検討された上で決定されます。
抗がん剤の投与スケジュールは使用する薬の種類によって変わってきます。飲み薬の抗がん剤以外では、毎日投与することはなく、1-3日抗がん剤を点滴した後、休薬期間が設けられます。この投薬期間と休薬期間を含めて1クールと呼びます。肺がんでは3-4週間を1クールとして、4クール投与するパターンが一般的です。
また最近ではがん細胞の遺伝子異常を調べて、そのがん細胞に効率よく作用する「分子標的薬」が増えてきました。副作用として、5%程度の患者さんに重篤な肺障害を引き起こすことが報告されていますが、一般的な抗がん剤と比較し、副作用は軽度で、劇的な効果が期待できます。
放射線治療とは
放射線の細胞損傷作用を利用して、がん細胞を死滅させるがんの治療法です。周囲の正常組織も損傷しますが、可能な限りがんに線量を集中させるので全身的な副作用が比較的少ない治療法です。脳や骨など転移巣への局所治療としても有効です。
再発することも
手術や放射線治療で一度消失したがんが、後にまた出現してくることや、他の部位に新しく転移巣が出現した場合をがんの再発といいます。がんの再発部位としては肺や肺周囲のリンパ節、脳、骨、肝臓、副腎などです。再発部位によって症状は様々です。再発後は抗がん剤治療を行いますが、再発部位とその個数によっては放射線治療や手術治療も可能です。
また手術や放射線治療後5年間は再発がないか、定期的に検査を受けていただくことになります。
早期発見のために
肺がんは早期発見により高い確率で完治が期待できます。
逆に進行してから発見された場合、完治は極めて困難です。
以上より、早期発見の方法を知っておく必要があります。
| 病期 | 自覚症状を契機に発見 | 集団検診(レントゲン)で発見 |
|---|---|---|
| Ⅰ期 | 11% | 57% |
| Ⅱ期 | 6.5% | 8% |
| Ⅲ期 | 35% | 22% |
| Ⅳ期 | 44% | 10% |
| 不明 | 3.5% | 3% |
検診で毎年胸部レントゲンを受けている方は、Ⅰ期で発見される可能性が高くなっています。しかし胸部レントゲンは解像度が十分でなく、見落としが多いのも事実です。胸部CTはレントゲンと比較し、解像度が圧倒的に高く、肺がんを発見できる確率は数倍に増加します。 またCTで発見された肺がんのうちⅠ期である確率は70-80%に上ります。
以上より、早期発見のためには
- 毎年検診レントゲンを受ける
- 肺がんの発生リスク(55歳以上、喫煙歴がある)のある方は、積極的にCT検診を受ける
ことが大切です。
当院でもCT検診を受けることが可能です。
64列MDCTやPETCTといったがんの発見に優れたCT検査を受けることも可能です。
淡海医療センターでの肺がん診療
「チーム医療」を実践しています。肺がんという同じ病気でも、その「症状の出方」や「必要な治療」にはかなりの個人差があります。実際に治療を行っていく際には、「病気に対するご理解」、「がん治療に対する不安」、「現在の社会的状況」など患者さん側の視点も包括的に考慮する必要があります。そのため医師、外来看護師、病棟看護師等が患者さんの訴えに耳を傾け、定期的に話し合い、個人個人に合ったサポートを行っております。
当院には、がんに関する専門的な知識と経験を持った「がん看護専門看護師」も常在しており、病気に関することはもちろん、精神面や社会的側面からもサポートできる体制となっております。がん患者さんの「いろいろ話が聞きたいけれど、直接先生に聞くにはなんとなく気が引ける」、「誰に相談していいのかわからない」といった訴えにも適宜対応させていただきます。
「胸に影がある」と言われたら、ぜひ私たちの外来を受診してください。
病状や体力にあった最善の治療方法を、わかりやすくご説明させていただきます。
滋賀医大との新しい連携体制
淡海医療センターの呼吸器外科では滋賀医科大学附属病院の呼吸器外科と密に連携しています。定期的にカンファレンスを行い、患者さん一人ひとりの体力や病状に合った最善の治療法を追及した上で、実際の治療を開始しております。また淡海医療センターでの手術時の人的サポートや、難易度の高い手術では大学病院で受け入れを行ってもらうことで、受診したすべての患者さんに、適切で高い水準の治療を受けられる体制となっております。
転移性肺腫瘍
様々ながんが肺に転移することがあります。
全身の血流は肺に還流し、肺内の毛細血管を通過します。よって肺は血液のフィルターのような働きがあるため、他臓器がんが血行性に肺へ生着する頻度が高くなります。肺に生着した他臓器がんが増大し、画像上確認された場合、これを転移性肺腫瘍と呼びます。 大腸がん、腎がん、乳がん、子宮がん、睾丸がん、骨肉腫、軟部肉腫などの肺転移が高頻度に手術の対象となります。
Thomfordによる転移性肺腫瘍の手術適応
- 全身状態が手術に耐えうること
- 原発巣がコントロールされていること
- 肺以外に転移巣がないこと
- 肺転移が片方の肺のみであること
このような条件を満たした場合、手術を行います。
肺の部分切除を行います。
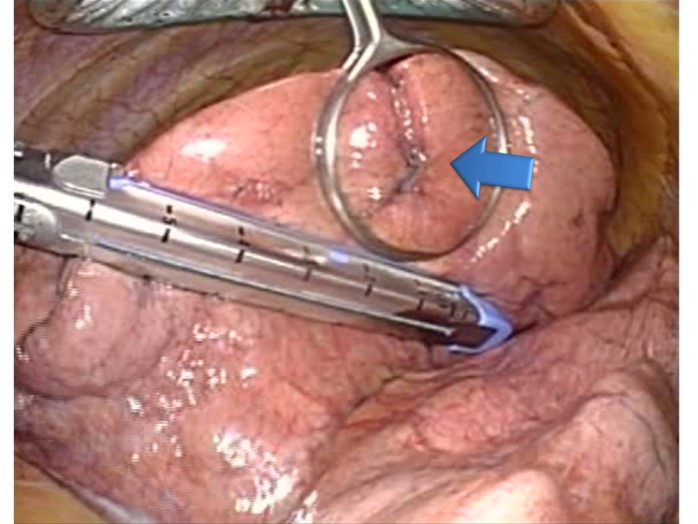 転移性肺腫瘍の手術は部分切除が一般的ですが、腫瘍の大きさや個数により、肺区域切除や肺葉切除を行うこともあります。
転移性肺腫瘍の手術は部分切除が一般的ですが、腫瘍の大きさや個数により、肺区域切除や肺葉切除を行うこともあります。当院では、転移性肺腫瘍の場合、より少ない傷で手術を行うため2ポート法(2か所の傷のみで手術)を第一選択としています。
縦隔腫瘍
両側の肺に挟まれた領域
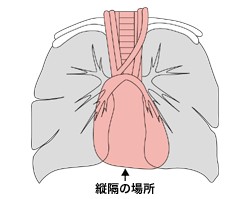 縦隔は左右を肺に挟まれた領域で、その内部には心臓大血管や胸腺、気管、食道、リンパ節などが含まれます。縦隔はさらに細かく、上縦隔・前縦隔・中縦隔・後縦隔に分かれます。
縦隔は左右を肺に挟まれた領域で、その内部には心臓大血管や胸腺、気管、食道、リンパ節などが含まれます。縦隔はさらに細かく、上縦隔・前縦隔・中縦隔・後縦隔に分かれます。この領域にできた腫瘍をまとめて「縦隔腫瘍」と表現しますが、その内容は様々です。
縦隔腫瘍にはできやすい好発部位があります。
| 部位 | できやすい腫瘍 |
|---|---|
| 上縦隔 | 甲状腺腫 |
| 前縦隔 | 胸腺腫、胸腺がん、胸腺のう胞、胚細胞性腫瘍 |
| 中縦隔 | 気管支のう胞、心膜のう胞、悪性リンパ腫 |
| 後縦隔 | 神経原性腫瘍 |
*赤字は悪性腫瘍
多くの場合は無症状
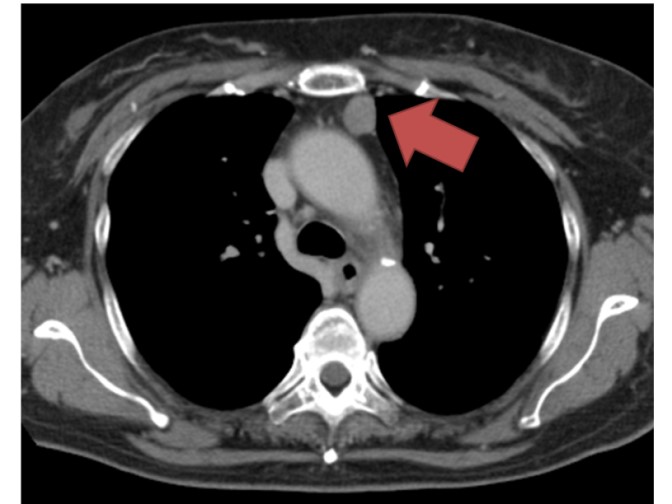 縦隔腫瘍は多くの場合は無症状で(特に良性腫瘍)、検診や他の病気の検査でCTを撮影した際に初めて発見されます。悪性腫瘍では、腫瘍の拡大に伴い、周囲の臓器を圧迫・浸潤し、胸痛、咳、呼吸困難、嗄声(声がかすれる)、嚥下障害(ものを飲み込んだときにつかえる感じ)などが出現します。
縦隔腫瘍は多くの場合は無症状で(特に良性腫瘍)、検診や他の病気の検査でCTを撮影した際に初めて発見されます。悪性腫瘍では、腫瘍の拡大に伴い、周囲の臓器を圧迫・浸潤し、胸痛、咳、呼吸困難、嗄声(声がかすれる)、嚥下障害(ものを飲み込んだときにつかえる感じ)などが出現します。
診断・治療を兼ねて手術を行います。
診断を確定させるためには、腫瘍の一部を採取する必要があります。ただ、解剖学的に、手術以外の方法で腫瘍の一部を採取することは困難なため、治療も兼ねて腫瘍の切除を行います。また縦隔腫瘍は良性であってもがん化や感染による増大のリスクがあり、原則として手術による切除が必要となります。
胸腔鏡手術が可能です。
側胸部の0.5cm~4cm程度の小さな傷3か所で、縦隔腫瘍を切除することが可能です。当院では安全かつ効率よく切除を行うために、人工気胸下(胸腔内に二酸化炭素ガスを充満させることで肺を十分に虚脱させ、視野を確保し、微小出血をコントロールする方法)での手術を導入しています。
腫瘍が大きい場合(4cm以上)、または血管や心臓への浸潤が疑われる場合は、胸骨正中切開による手術が必要となります。
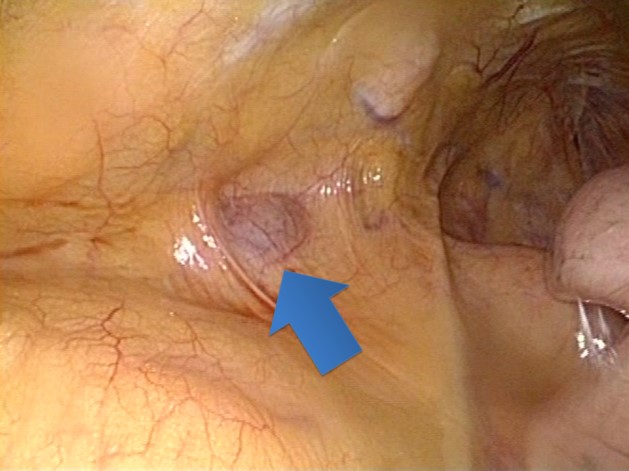
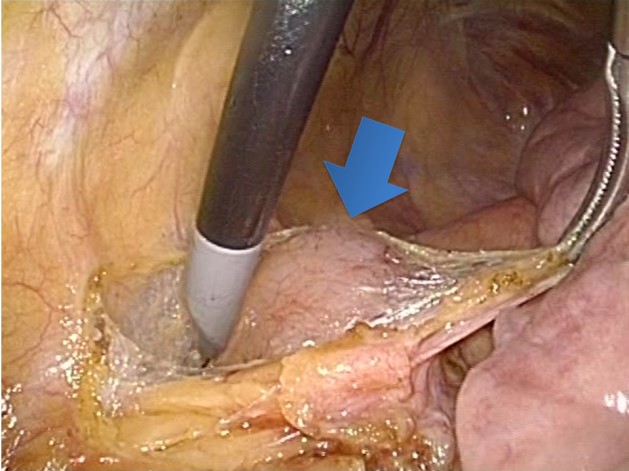
悪性腫瘍の場合、診断確定後の追加治療が必要になることも
胸腺腫
胸腺腫は、胸腺組織から発生する腫瘍です。比較的ゆっくり増大する腫瘍ですが、進行すると周囲の肺、心臓、大血管や胸腔に広がっていくこともあります。
| 病期 | 詳細 | 5年生存率 |
|---|---|---|
| Ⅰ期 | 完全に被包化されている | 100% |
| Ⅱ期 | 周囲の胸腺・脂肪・縦隔胸膜への浸潤 | 98.3% |
| Ⅲ期 | 心膜、肺、大血管などの周囲臓器への浸潤 | 89.2% |
| Ⅳa期 | 心膜播腫あるいは胸膜播腫 | 73.1% |
| Ⅳb期 | リンパ行性あるいは血行性転移 | 63.5% |
Ⅱ期であれば術後放射線治療を考慮します。
Ⅲ期・Ⅳ期であっても、放射線治療や化学療法を併用し、可能な限り腫瘍を切除することが望ましいとされています。
また胸腺腫の患者さんは他の病気を合併している場合があります。合併症としては免疫系に関係する病気が多く、中でも最も多いのが重症筋無力症です。重症筋無力症は全身の筋力が低下する病気で、これを合併した胸腺腫では、拡大胸腺摘出術(胸腺と周囲脂肪組織をひとかたまりに切除)を行うことで、重症筋無力症の症状を改善させることが可能です。
胸腺がん
胸腺に発生したがんのことです。
| 病期 | T(腫瘍の浸潤) | N(リンパ節転移) | M(遠隔転移) |
|---|---|---|---|
| Ⅰ期 | T1:腫瘍は被膜に包まれる | N0:転移なし | M0:転移なし |
| Ⅱ期 | T2:被膜外の脂肪に浸潤 | N0 | M0 |
| Ⅲ期 | T1、T2 | N1 前縦隔リンパ節 | M0 |
| T3:心膜等周囲臓器に浸潤 | N0、N1 | M0 | |
| Ⅳ期 | T4:胸膜または心膜播腫 | Any N | M0 |
| Any T | N2,3:N1以外のリンパ節 | M0 | |
| Any T | Any N | M1:遠隔転移 |
Ⅱ期であれば術後放射線治療を行います。
Ⅲ期・Ⅳ期では、手術療法、放射線治療、化学療法含めた集学的治療を行います。
胚細胞性腫瘍
若い成人男性に発生します。
精上皮腫(セミノーマ)、胎児性がん、がん奇形腫、卵黄嚢がん、絨毛がん等があり、治療の中心は化学療法になります。
呼吸器外科では診断目的の手術や、化学療法後の残存腫瘍切除等を行います。
悪性リンパ腫
診断が付き次第、化学療法を行います。治療は血液内科が担当します。呼吸器外科では診断目的の手術を行います。
気胸
肺に穴が開いてしまうことがあります。
肺を包んでいる胸膜に穴が開いてしまい、肺が虚脱(パンク)してしまう病気です。発症すると、急に胸や背中が痛くなったり、息苦しさを感じたりします。
最も頻度が高いのは自然気胸で、20歳~30歳代で、痩せ型の男性に多く発症します。肺表面に破れやすい部分(のう胞)ができて、それが破裂することで「気胸」が起こります。
他には肺気腫に伴う続発性気胸や月経周期と関連して起こる月経随伴気胸などがあります。
レントゲンで診断が確定します。
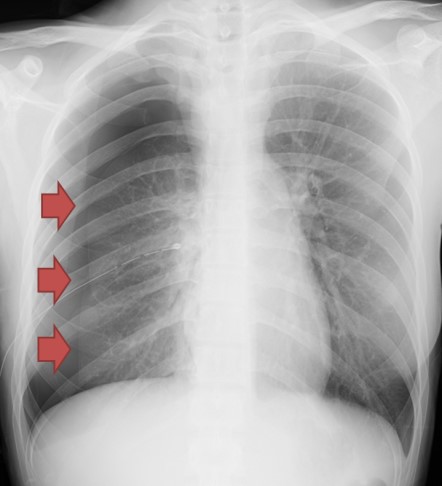 胸部レントゲンを撮影し、肺が虚脱していることを確認します。
胸部レントゲンを撮影し、肺が虚脱していることを確認します。
まずは胸腔ドレナージ
肺の虚脱が極軽度であれば安静のみで改善することもあります。
しかしほとんどの場合は、胸腔ドレナージ(胸に細い管を入れる)を行い、肺から漏れてきた空気を持続的に吸い出す(脱気)する必要があります。
空気漏れが止まれば管を抜きます。管が抜けるまでの期間は数日から数週間かかります。
手術をお勧めします。
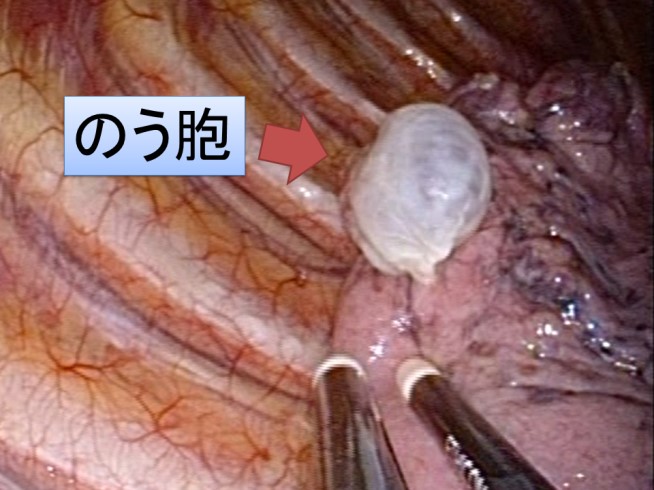 自然気胸は再発率が50%程度と報告されています。これは、気胸の原因となるのう胞が破裂を繰り返すためです。手術ではのう胞を切除することで、空気漏れを止め、再発を予防します。手術後も5-10%の頻度で再発があると報告されていますが、これは新たなのう胞が肺に出現するためです(特にのう胞切除断端付近)。当院では吸収性シートでのう胞切除断端付近を覆い、術後再発を予防する工夫を行っています。術後1-2日目に退院することも可能です。
自然気胸は再発率が50%程度と報告されています。これは、気胸の原因となるのう胞が破裂を繰り返すためです。手術ではのう胞を切除することで、空気漏れを止め、再発を予防します。手術後も5-10%の頻度で再発があると報告されていますが、これは新たなのう胞が肺に出現するためです(特にのう胞切除断端付近)。当院では吸収性シートでのう胞切除断端付近を覆い、術後再発を予防する工夫を行っています。術後1-2日目に退院することも可能です。
胸腔ドレナージのみでの治療は再発率が高いことに加え、空気漏れがいつ停止するのか予想することが困難であるため、発症後早期に手術を行うことが理想です。
単孔式手術も可能です。
当院では自然気胸に対して単孔式手術を導入しています。この術式は、他の施設ではほとんど行われておりません。側胸部の傷1か所(2.0cm)のみで、手術を完遂します。手術時間は1時間以内で、傷が少ないため、創部痛や神経痛がほとんど残りません。また整容性(傷の見た目の綺麗さ)にも優れています。 これまでに46人の気胸患者さんに単孔式手術を行いましたが、再発率は0%です(2022年10月時点)。
手掌多汗症
手汗で困っていませんか?
 てのひらに多量の汗がでる病気(症状)を「手掌多汗症」といいます。
てのひらに多量の汗がでる病気(症状)を「手掌多汗症」といいます。
活動している時や緊張した時などに、大量にてのひらに汗をかくため、社会生活に支障がでることがあります。
意外に多くの方が悩んでおられます。
約20人に1人の方が手の汗で悩んでいます。
| 性別 | 有病率 | 平均発症年齢 |
|---|---|---|
| 全体 | 5.33% | 13.8歳 |
| 男性 | 6.35% | 15.0歳 |
| 女性 | 4.11% | 11.6歳 |
発汗に特徴があります。
- 25歳までに手の汗が多いことに気付く
- 左右てのひらに汗をかく
- 寝ている時は発汗が止まっている
- 1週間に1度以上の頻度で手汗で困ったエピソードがある
- ご家族にも同じように汗をかく方がいる
- 日常生活に支障をきたす
などの特徴があります。
全てあてはまる方もいれば、1つか2つしかあてはまらない方もいます。
重症度の判定はご自身でも可能です。
重症度は4段階に分かれます。①が軽症で④が重症です。実際に手汗の量を測定するわけではありません。
汗がどの程度気になるか、日常生活にどの程度支障があるか、の2点で判断します。
汗の量が少なくても重症の方もいれば、汗の量が多くても軽症の方もいます。
| 発汗 | 日常生活 | |
|---|---|---|
| ① | 全く気にならない | 全く支障がない |
| ② | 我慢できる | 時々支障がある |
| ③ | ほとんど我慢できない | 頻繁に支障がある |
| ④ | 我慢できない | 常に支障がある |
手術で治ります。
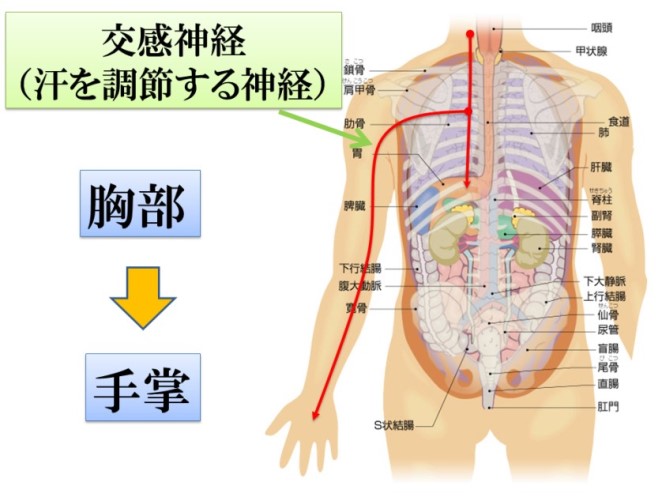
治療法として最も確実な方法は、胸部交感神経節切除術です。
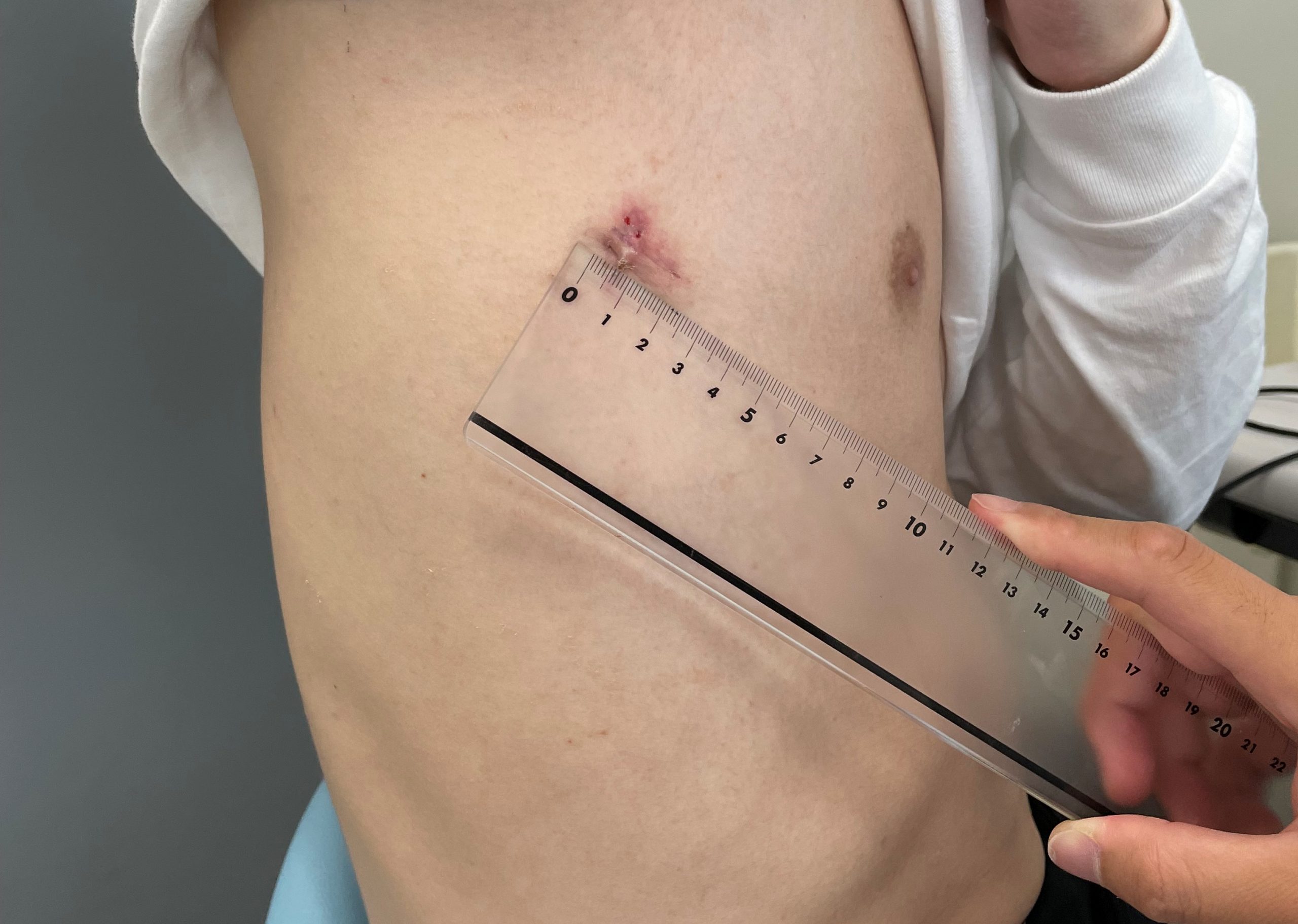
これは胸部の交感神経を一部切断する手術で、手術直後から手汗が減少します。手術は腋の下に3mm程度の孔を2ヶ所あけ、内視鏡を胸腔内に挿入して行います。手術時間は術中レントゲンで切除レベルの確認を行うため、片側約30分程度かかりますが、神経の切除操作自体は10分程度です。術後の傷はほとんど目立ちません。2泊3日の入院で可能です。また保険が適応される治療です。
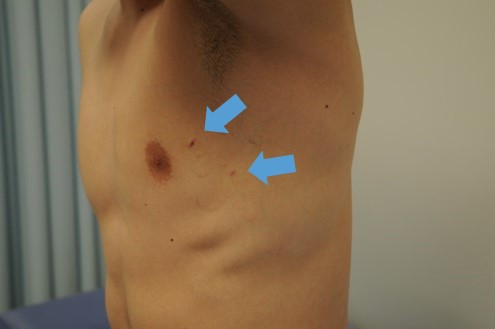
創部写真
まずはご相談を。
手術を受ける、受けないにかかわらず、まずは御相談にお越しください。日常生活において、具体的にどのようなことでお困りかを聞かせていただき、当院での治療はどのようなものか、どのような合併症があるのか等説明させていただきます。
呼吸器外科外来でお待ちしております。
非結核性抗酸菌症
初期では無症状のことも
非結核性肺抗酸菌は土や水などの環境中に存在する菌で、結核菌とは異なり人から人には感染しません。
この病気にかかると、数年から10年以上かけてゆっくりと進行していきます。初期では無症状のことも多く、レントゲンやCTを撮影した際、偶然発見されることもあります。進行してくると咳、痰の増加や、血痰、息切れ等が出現します。
中高年の女性に多い傾向があります。
まずは菌の証明が必要
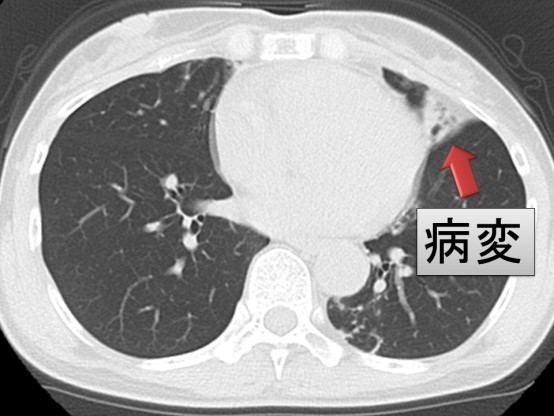 胸部CTやレントゲンで非結核性抗酸菌症が疑われた場合、まずは痰の培養検査を行います。痰が出ない場合は気管支鏡検査を行い、採取した気道分泌物を培養します。採取した痰、気道分泌物から非結核性抗酸菌が発育すれば診断が確定します。
胸部CTやレントゲンで非結核性抗酸菌症が疑われた場合、まずは痰の培養検査を行います。痰が出ない場合は気管支鏡検査を行い、採取した気道分泌物を培養します。採取した痰、気道分泌物から非結核性抗酸菌が発育すれば診断が確定します。
治療は多剤併用で、長期間
基本薬は3剤(クラリスロマイシン、リファンピシン、エサンブトール)で、1年から2年間内服する必要があります(痰からの排菌がいつなくなるかによって内服期間は変わります)。しかし菌が完全に消えることは稀であり、治療終了後も再発しないか定期的に画像検査を行う必要があります。また非結核性抗酸菌症にはいくつかの種類が存在し、その種類に合わせて内服薬を調整していきます。
外科治療も併用します
外科治療により非結核性抗酸菌症が完全に治癒するわけではありませんが、病状のコントロールには有効です。手術方法は肺葉切除や肺区域切除が一般的です。肺の中の排菌部位が明らかで、かつ①内服治療で排菌が停止しない、②排菌が停止しても、再燃が危惧される空洞性病変や気管支拡張像がCTで認められる、場合に手術を行います。術後も1年間の内服治療が必要です。
当院での手術
当院の手術における「こだわり」
手術による体への負担をいかに減らすか
手術は「根治性」や「安全性」の確保は勿論ですが、当院ではそれらに加えて「低侵襲性」(手術による体への負担を減らすこと)や「整容性」(創部の綺麗さ)にもこだわった手術を目指しています。
胸腔鏡手術
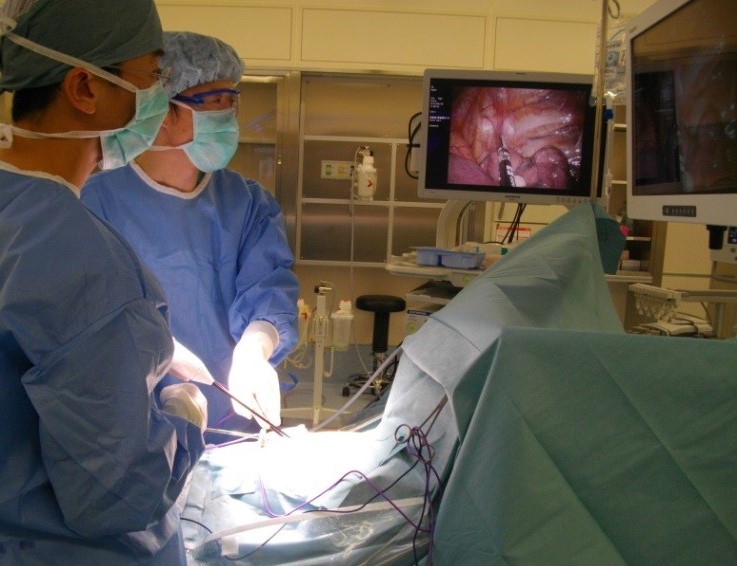 近年、高齢者の肺がん手術が著明に増加していますが、高齢者の方は持病が多く、手術による体への負担が大きくなります。そこで当院では可能な限り、傷が小さく、体への負担が少ない胸腔鏡手術を導入しております。4-6cmの傷1か所と1-2cmの傷2か所で、カメラを挿入し、テレビモニターで胸腔内を観察しながら手術を行います。手術翌日から歩行や食事も可能で、術後1週間以内での退院も可能です。
近年、高齢者の肺がん手術が著明に増加していますが、高齢者の方は持病が多く、手術による体への負担が大きくなります。そこで当院では可能な限り、傷が小さく、体への負担が少ない胸腔鏡手術を導入しております。4-6cmの傷1か所と1-2cmの傷2か所で、カメラを挿入し、テレビモニターで胸腔内を観察しながら手術を行います。手術翌日から歩行や食事も可能で、術後1週間以内での退院も可能です。
減孔式手術
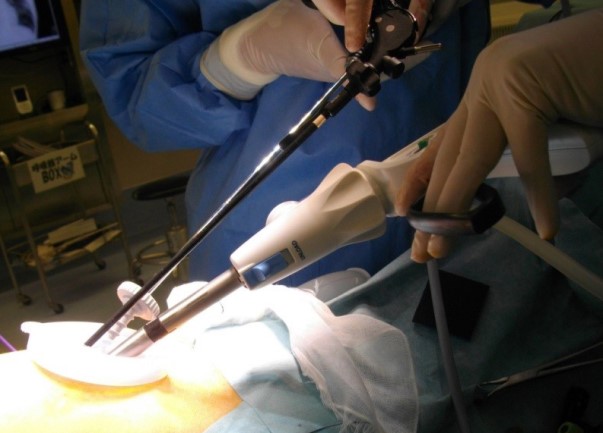 手術器具の細径化や手術方法の工夫により、手術に用いる傷の数を減らすことができます。「整容性」に優れているため、当院では若年者に多い病気である自然気胸や手掌多汗症の手術で、減孔式手術を用いています。 特に、1か所の傷のみで行う手術を単孔式手術といます。 本院では患者さんの負担を軽減するため、まずこうした減孔式による手術を考えます。
手術器具の細径化や手術方法の工夫により、手術に用いる傷の数を減らすことができます。「整容性」に優れているため、当院では若年者に多い病気である自然気胸や手掌多汗症の手術で、減孔式手術を用いています。 特に、1か所の傷のみで行う手術を単孔式手術といます。 本院では患者さんの負担を軽減するため、まずこうした減孔式による手術を考えます。
大学病院との連携
滋賀医科大学付属病院の呼吸器外科と密に連携し、手術時の人的サポートや難しい手術症例の大学病院での受け入れを行ってもらっています。
スタッフ
| 名前(フリガナ) | 喜田 裕介(キタ ユウスケ) |
|---|---|
| 役職 | 副部長 |
| 専門分野 | 呼吸器外科 |
| 学会専門医・認定医 |
医学博士 |
| 名前(フリガナ) | 林 一喜(ハヤシ カズキ) |
|---|---|
| 役職 | 医長 |
| 専門分野 | 呼吸器外科 |
| 学会専門医・認定医 |
日本外科学会(外科専門医) |
| 名前(フリガナ) | 庄司 文裕(ショウジ フミヒロ) |
|---|---|
| 役職 | 非常勤(滋賀医科大学医学部附属病院 教授/呼吸器外科 科長) |
| 専門分野 |
呼吸器外科 |
| 学会専門医・認定医 |
日本外科学会(認定医・外科専門医・指導医) |
外来担当表
| 5エリア | 月 | 火 | 水 | 木 | 金 | |
|---|---|---|---|---|---|---|
| 午前 | 2診 |
喜田(第1・3・5週) |
||||
| 5診 | 林 |
林(第2週) |
||||
| 7診 |
喜田 |
|||||
| 午後 | 5診 | 林 | ||||
※月・火曜日に関しては、手の汗(手掌多汗症)/気胸・のう胞性肺疾患外来の対応もしております。
先頭に戻る



